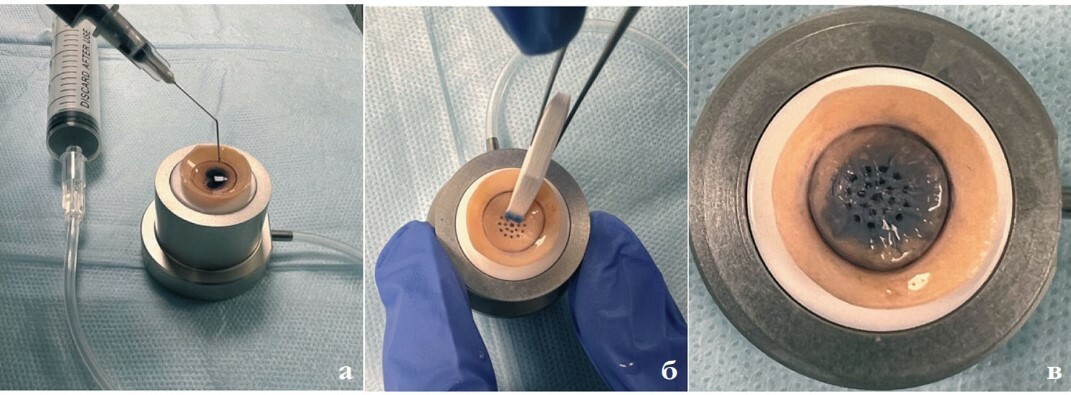
Малюгин Б.Э., Борзенок С.А., Антонова О.П., Островский Д.С., Эбзеева З.Р.
Трансплантация суспензии эндотелиальных клеток в эксперименте ex vivo
Патологии эндотелиального слоя роговицы различного генеза, включая как первичную генетически детерминированную эндотелиальную дистрофию роговицы Фукса, так и вторичную буллезную кератопатию, являются одними из наиболее часто встречающихся и требуют проведения оптической кератопластики. Единственный эффективный вариант лечения таких пациентов – это выполнение трансплантации роговицы с полной или частичной заменой ее слоев на донорскую ткань. В практике офтальмохирургов у пациентов с эндотелиальной недостаточностью роговицы преобладает метод сквозной кератопластики. Однако в последние два десятилетия активно внедрялась в клиническую практику более патогенетически обоснованная методика селективной замены эндотелия – задняя послойная кератопластика (ЗПК).
В ходе ЗПК у реципиента удаляется дефектный монослой эндотелия с подлежащей Десцеметовой мембраной (ДМ), после чего на подготовленное ложе укладывается предварительно выкроенный донорский трансплантат, состоящий из нескольких слоев: стромы роговицы, ДМ и монослоя эндотелиальных клеток (ЭК). Толщина заднего послойного трансплантата может варьировать в широких пределах, но в среднем составляет 120 мкм. Данная технология имеет массу преимуществ в сравнении со сквозной кератопластикой. Одним из главных является исключение необходимости проведения операции по типу «открытого неба», когда глазное яблоко реципиента полностью разгерметизировано, соответственно, минимизируется вероятность сопряженных с этим операционных осложнений. Также при ЗПК трансплантируется меньшее количество донорской ткани, что, в свою очередь, снижает риск развития реакции отторжения.
Дальнейшие разработки метода ЗПК привели к ее усовершенствованию и созданию метода эндотелиальной кератопластики ЭК, при которой трансплантируется изолированная ДМ с монослоем эндотелия без стромального слоя роговицы донора (ТЭДМ). Метод ТЭДМ имеет ряд существенных преимуществ в сравнении с ЗПК, а именно: трансплантируется меньший объем донорской ткани, получается более предсказуемый оптический результат по причине минимального влияния трансплантата (толщина порядка 20 мкм) на послеоперационную рефракцию, улучшаются оптические свойства зоны интерфейса (между подлежащей стромой реципиента и адаптированной трансплантированной ДМ донора). Несмотря на высокую технологичность и результативность метода ТЭДМ, она несет ряд специфических интра- и послеоперационных осложнений: высокая вероятность повреждения ДМ в ходе заготовки трансплантата (при отсепаровке от стромы роговицы донора), скручивание мембраны в передней камере глаза реципиента после имплантации, возможность инверсной фиксации трансплантата (эндотелием к строме реципиента), отслойка мембраны в послеоперационном периоде.
В связи с вышесказанным существуют предпосылки для дальнейшего усовершенствования эндотелиальной кератопластики, при этом одним из путей является трансплантация суспензии ЭК непосредственно в переднюю камеру глаза реципиента. В случае культивирования ЭК донора имеется потенциал существенного увеличения пула клеток, пригодных для трансплантации. Это даст возможность использования одного донора на несколько пациентов. Данный факт может стать решением проблемы дефицита донорского материала, пригодного для проведения эндотелиальной кератопластики. Еще одним преимуществом технологии прямой инъекции ЭК реципиенту является возможность использования доноров с исходно низкой плотностью эндотелиальных клеток не пригодных для целей трансплантации. Подобный донорский материал чаще всего отбраковывается, однако он может быть использован для реабилитации пациентов с дисфункцией эндотелия при условии разработки эффективной технологии имплантации суспензии ЭК...
Трансплантация суспензии эндотелиальных клеток в эксперименте ex vivo
Патологии эндотелиального слоя роговицы различного генеза, включая как первичную генетически детерминированную эндотелиальную дистрофию роговицы Фукса, так и вторичную буллезную кератопатию, являются одними из наиболее часто встречающихся и требуют проведения оптической кератопластики. Единственный эффективный вариант лечения таких пациентов – это выполнение трансплантации роговицы с полной или частичной заменой ее слоев на донорскую ткань. В практике офтальмохирургов у пациентов с эндотелиальной недостаточностью роговицы преобладает метод сквозной кератопластики. Однако в последние два десятилетия активно внедрялась в клиническую практику более патогенетически обоснованная методика селективной замены эндотелия – задняя послойная кератопластика (ЗПК).
В ходе ЗПК у реципиента удаляется дефектный монослой эндотелия с подлежащей Десцеметовой мембраной (ДМ), после чего на подготовленное ложе укладывается предварительно выкроенный донорский трансплантат, состоящий из нескольких слоев: стромы роговицы, ДМ и монослоя эндотелиальных клеток (ЭК). Толщина заднего послойного трансплантата может варьировать в широких пределах, но в среднем составляет 120 мкм. Данная технология имеет массу преимуществ в сравнении со сквозной кератопластикой. Одним из главных является исключение необходимости проведения операции по типу «открытого неба», когда глазное яблоко реципиента полностью разгерметизировано, соответственно, минимизируется вероятность сопряженных с этим операционных осложнений. Также при ЗПК трансплантируется меньшее количество донорской ткани, что, в свою очередь, снижает риск развития реакции отторжения.
Дальнейшие разработки метода ЗПК привели к ее усовершенствованию и созданию метода эндотелиальной кератопластики ЭК, при которой трансплантируется изолированная ДМ с монослоем эндотелия без стромального слоя роговицы донора (ТЭДМ). Метод ТЭДМ имеет ряд существенных преимуществ в сравнении с ЗПК, а именно: трансплантируется меньший объем донорской ткани, получается более предсказуемый оптический результат по причине минимального влияния трансплантата (толщина порядка 20 мкм) на послеоперационную рефракцию, улучшаются оптические свойства зоны интерфейса (между подлежащей стромой реципиента и адаптированной трансплантированной ДМ донора). Несмотря на высокую технологичность и результативность метода ТЭДМ, она несет ряд специфических интра- и послеоперационных осложнений: высокая вероятность повреждения ДМ в ходе заготовки трансплантата (при отсепаровке от стромы роговицы донора), скручивание мембраны в передней камере глаза реципиента после имплантации, возможность инверсной фиксации трансплантата (эндотелием к строме реципиента), отслойка мембраны в послеоперационном периоде.
В связи с вышесказанным существуют предпосылки для дальнейшего усовершенствования эндотелиальной кератопластики, при этом одним из путей является трансплантация суспензии ЭК непосредственно в переднюю камеру глаза реципиента. В случае культивирования ЭК донора имеется потенциал существенного увеличения пула клеток, пригодных для трансплантации. Это даст возможность использования одного донора на несколько пациентов. Данный факт может стать решением проблемы дефицита донорского материала, пригодного для проведения эндотелиальной кератопластики. Еще одним преимуществом технологии прямой инъекции ЭК реципиенту является возможность использования доноров с исходно низкой плотностью эндотелиальных клеток не пригодных для целей трансплантации. Подобный донорский материал чаще всего отбраковывается, однако он может быть использован для реабилитации пациентов с дисфункцией эндотелия при условии разработки эффективной технологии имплантации суспензии ЭК...